


人工
膝関節
置換術
_edited.jpg)
人工膝関節置換術とは
治療の概要と対象となる患者様
人工膝関節置換術は、変形性膝関節症が重症化し大きく骨が変形して、痛みが強い人や歩行がままならない人などを対象とした治療法です。
適応となるのは投薬や服薬治療、運動療法などを行なっても効果がない場合です。さらに日常生活での問題を加味してご提案します。
人工膝関節の素材と寿命
人工膝関節は、ポリエチレンや金属、セラミックでできています。特に軟骨の役割を果たす樹脂製のクッション材は、日々の関節の使用や回転に伴って、摩耗や損傷が生じます。患者さんの身体的条件・活動性・体重などにもよるのですが、これまでは10年から20年で新しい人工膝関節に入れ直す、取り換え手術が必要でした。
それが近年開発された摩耗に強い超高分子ポリエチレン製のクッション材の採用によって、現在では同一人工膝関節の長期にわたる使用が可能になっています。
人工関節がどのくらいの期間、良好な状態を保てるかにつきましては、担当医師の手腕にも影響されます。
ミリ単位でサイズの異なるものが作られており、患者さんに最適な大きさ・太さ・長さのものを選ぶ目利きが問われるためです。また骨を削る深さや角度の詳細な調節など、高度な手技や精密な観察眼も、耐用年数に大きく左右します。

.jpg)
部品は特殊合金製の大腿骨部品と脛骨部品、特殊プラスチックによる人工軟骨、膝蓋骨部品から成っています。
.jpg)
.jpg)
手術について
手術のあらましと種類
人工膝関節置換術は大まかにいうと、関節表面を部品の厚み相当分を削って面を整え、人工関節を設置するという流れになっています。世界中で実施され、40年以上が経っており、人工関節の改良や手術の安定が図られています。
右の通り、種類は内側あるいは外側のいずれかを部分的に置き換える人工膝関節部分置換術と、膝関節全体を置き換える人工膝関節全置換術に大別されます。
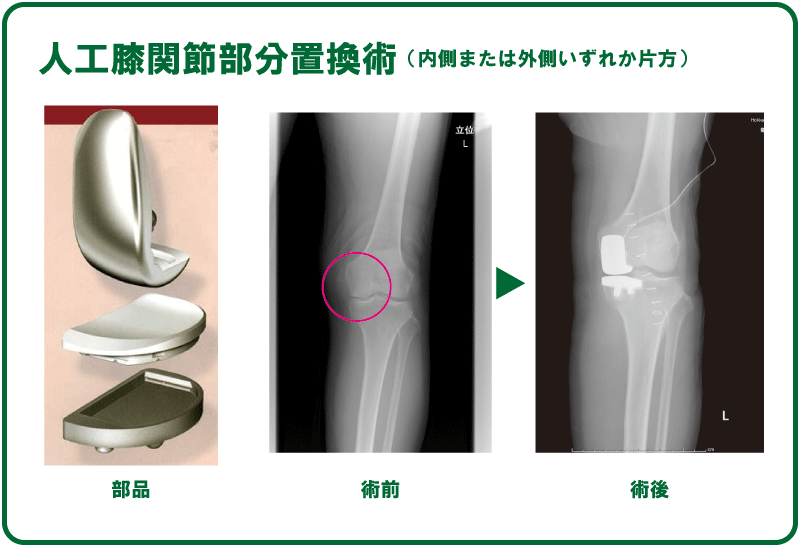
■人工膝関節部分置換術
摩耗や損傷が膝の内側もしくは外側のみで、他の部分は健常である場合に適用となります。健常な部位は温存し、当該部分のみ入れ替える手術です。
【デメリット】
-
脚の極度な湾曲、膝靱帯の断裂、膝の伸縮角度が劣悪、という症状の方には行えません。
-
つまり適応となる患者さんが限定されます。
-
長期成績はまだはっきりしないという状況にあります。
【メリット】
-
骨を削る厚み、面積とも少ないため、身体への負担は軽く、比較的小さな手術で済みます。
■人工膝関節全置換術
軟骨や骨の摩耗が高度な患者さんに対しても行える手術です。
【特徴】
-
十字靱帯に損傷がみられる患者さんにも適応します。
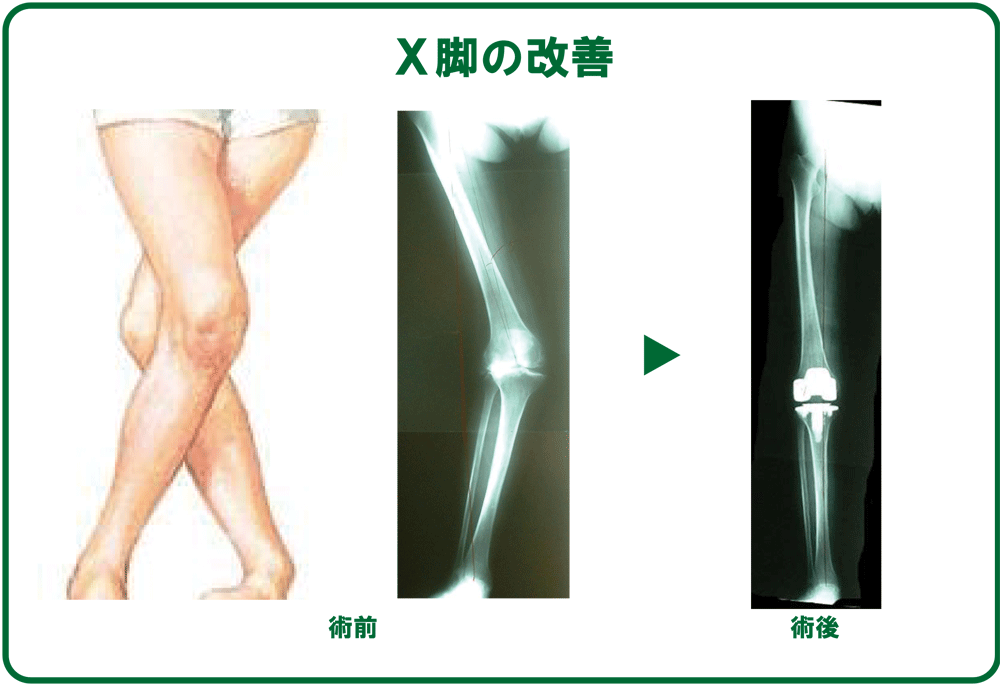
-
重度なO脚やX脚を、まっすぐに治療することも可能です。
-
膝靱帯断裂により膝が不安定な患者さん、脚が反り返ってしまう患者さんも、専用部品を用いれば症状が改善されます。
-
また膝全体を頑丈な部品で支えるため、長期成績が安定しています。
-
全世界で行われる人工膝関節術の約9割が全置換術といわれています。



信頼できる病院へ橋渡し
当クリニックは入院病床を持たないため、人工膝関節置換術を行うことができません。検討の結果、全置換術をご提案する際は、「我汝会えにわ病院」「我汝会さっぽろ病院」ほか、地域の連携病院など信頼できる医療機関をご紹介します。

1000例を超える治療経験を活用
院長 原則行は、再置換手術や高度変形などの難易度が高い手術など、1000例を超える症例経験を有します。不安や疑問があれば、余すことなくご質問ください。ご納得ご安心いただけるまで、ていねいにご説明をさしあげます。
手術の概要と手術による変化
●術前計画を実施
X線検査を行い、患者さん一人ひとりの膝の大きさ、形状にあった人工膝関節を選択。位置などを検討します。
●手術時間
1時間半前後です。
特殊な症例や再置換の場合は手術時間が長くなります。
●創(切開の範囲)
膝の前方に10数cm程度です。
●麻酔
全身麻酔と下半身麻酔の両方を実施します。
患者さんによっては、全身麻酔のみの場合もあります。
●輸血
9割の患者さんは、必要ありません。
貧血傾向にあるなど約1割の患者さんには、血液センターから受け入れた血液の輸血を行います。
●骨と人工膝関節の接着
骨セメントで瞬時に固定します。
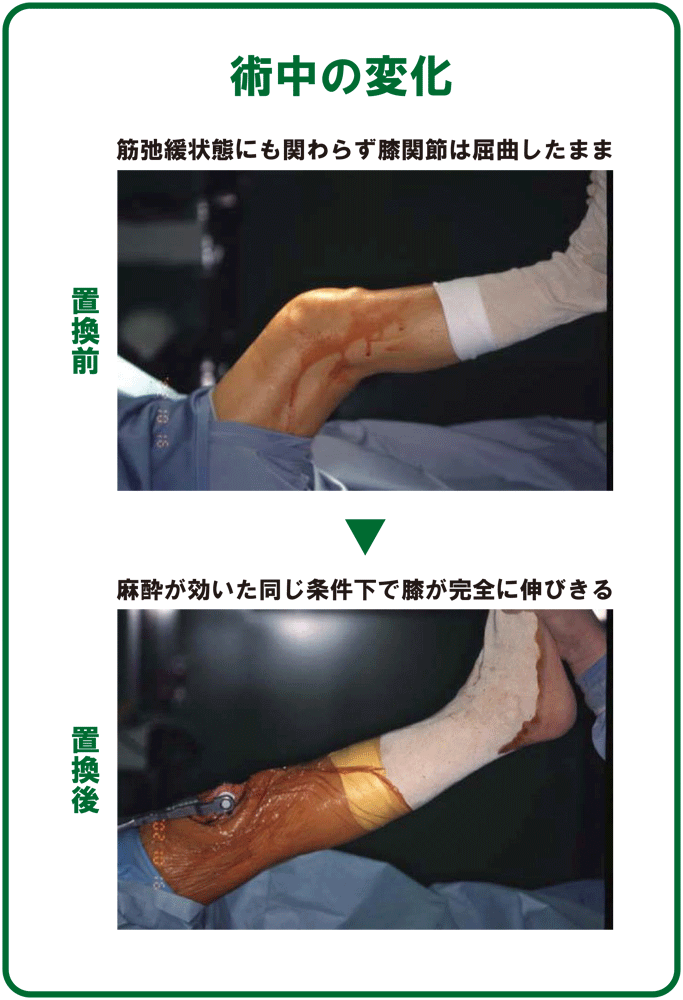
●術中の変化
麻酔が効いた筋弛緩状態においても伸びきることのなかった膝が、手術中に完全に伸びきるようになります。
●術後の変化
関節の動きや姿勢、全身のバランスも良好になり、歩容が著明に改善します。

術後の注意点
日常生活で最も気をつけなければいけないのは転倒です。
下の写真のように人工膝関節ではなく、ご自身の骨が折れることもあります。
また人工膝関節の精度が向上したといっても、恒久的に対応するわけではありません。
人工関節の強度や耐久性は、健康な人の膝には及びません。
-
人工膝関節とご自身の骨の間にゆるみが生じる
-
軟骨の役割を果たす、クッション素材が摩耗する
といった状況が起こりえます。
退院後も定期的に外来診療にお越しいただき、膝に変化がないか、異常がないかを確認することが欠かせません。もし不具合が見つかれば、再手術が必要になります。
-
適切な体重を維持する
-
重い物の持ち運びは避ける
-
階段は手すりを使う
-
衝撃の強い運動(走る、ジャンプなど)はしない
-
転ばないようにする
といったことを、日常生活で心がけることが大切です。
人工膝関節置換術は、体内に入れた人工膝関節と一生付き合っていくことになる治療法です。
退院後も医師と定期的にコミュニケーションをとることを強くおすすめします。
手術後に発症する可能性のあるトラブル



リハビリテーションについて
術後まもなくリハビリテーションを開始
手術の翌日あるいは翌々日から立位、歩行訓練を開始します。
長期間のベッド上安静はありません。
高齢者の場合、長くベッドの上で過ごすことにより、著しい筋力低下、床ずれ、認知症を併発する場合があります。けれど早期に歩行訓練を行なうことで、前述のような合併症予防につながります。
退院までのおおまかな流れは、下の表の通りです
上記はあくまで目安です。
体力がある患者さんですと、2週間程度で退院される方もいます。ご高齢などで体力がない方の場合、より時間をかけて十分にリハビリを行った後に退院される方もいらっしゃいます。
入院期間には個人差があります。
